- Автор Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:19.
- Соңғы өзгертілген 2025-06-01 06:20.
Қауіпті ісік алды жағдайы (отыз пайызында онкологияға айналады) жасушалық деңгейде эпителий қабаттарының бұзылуымен сипатталады. Бұл ауру жасушалардың өсуінің бұзылуымен, әйел жыныс мүшелерінің тіндері мен шырышты қабаттарының зақымдалуымен сипатталатын патология. Бұл өзгерістер үстірт және тереңірек зиян.
Бұл не ауру?
Жатыр мойнының дисплазиясы - жатыр мойны тінінің жоғарғы қабатының жасушалық құрылымының патологиясы. Ол ісікке дейінгі жағдаймен сипатталады.
Айта кетейік, бұзушылық эрозия емес, тәуелсіз ауру ретінде әрекет етеді. Дисплазия - жасуша деңгейінде тіндердің өзгеруі, ал эрозия - цилиндрлік эпителий шекараларының ығысуымен тіндердің механикалық зақымдануы. Алайда, эрозияның дамыған жағдайлары қатерлі ісік ісіктерінің кейінгі дамуымен дисплазияның пайда болуының факторына айналады.
Уақтылы емдеу рак клеткаларының дамуын болдырмайды және толық жазылуына ықпал етеді.

Дәрігердің көзқарасы бойынша дисплазия
Жатыр мойнының дисплазиясы - жасушалар құрылымының өзгеруіпатогендік фактордың әсерінен пайда болатын жатыр мойны. Жағдай қауіпті, өйткені әлсіреген иммунитетпен дисплазия неғұрлым күрделі кезеңдерге өтеді және соңында қатерлі түрге ауысады. Көбінесе дисплазия симптомсыз өтеді және оны тек гинекологиялық тексеру кезінде анықтауға болады.
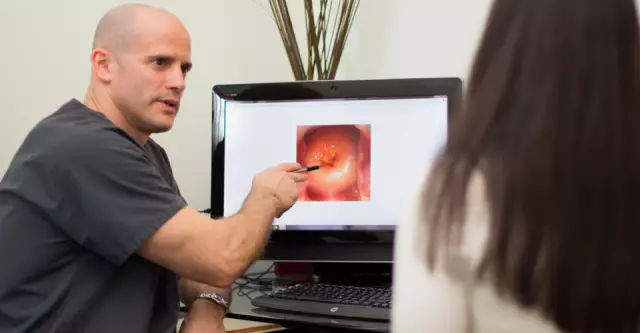
Науқастарды үнемі тексеріп отыратын дәрігердің міндеті - жатыр мойнының бетінде өзгерген жасушалардың болуының белгілерін визуалды бағалау, сонымен қатар Пап-тест жасау. PAP сынағының нәтижелері үлгідегі қалыптан тыс жасушалардың бар немесе жоқтығын көрсетеді. Егер өзгерген жасушалар болса, сонымен қатар дисплазияның көрнекі белгілері болса, дәрігер науқасты кольпоскопияға жіберуі керек. Кольпоскопия кезінде маман жасушалардың әртүрлі қолданылатын ерітінділерге реакциясын зерттеу үшін микроскопты пайдаланады. Осылайша өзгерген аймақтың көлемі анықталады және дисплазия дәрежесі бағаланады.
Дисплазияның бастапқы кезеңдерінде пациенттерді жүйелі түрде бақылау керек. Егер үшінші дәрежелі дисплазия белгілері болса немесе қатерлі өзгерістерге күдік болса, дәрігер биопсия жасауы керек, онда гистологиялық талдау үшін өзгерген тіннің бір бөлігі алынады. Расталған III дәрежелі дисплазиямен хирургиялық емдеу ұсынылады. Гистологиялық талдау арқылы қатерлі жасушалар анықталса, науқас одан әрі емдеу үшін онкологқа жіберіледі.

Себептер
Жатыр мойны дисплазиясының негізгі себебі 16 немесе 18 типті папилломавирус,бұл онкогенді. Бұл вирус болған жағдайда дисплазия бір жарым жылдан кейін пайда болады.
Бұл аурудың пайда болуына мыналар үлкен әсер етеді:
- Үнемі түсік жасау.
- Гормоналды препараттарды қабылдау.
- Ағзадағы гормондардың жоғары немесе төмен деңгейі.
- Жыныс мүшелерінің созылмалы инфекциялары.
- Ерте жыныстық қатынас.
- Никотинді пайдалану.
- Теңгерімсіз диета.
- Генетикалық факторлар.
- Жатыр мойнының шырышты қабатының жарақаттары.
- Азғындық жыныстық өмір.
- Көптеген жүктілік және босану.
- Серіктестің жыныс мүшесінің басының онкологиялық ауруы.
- Жатырдың патологиялық процестері.
- Жасөспірімдік туу.
- Төмен иммунитет.

Симптомдар
Жатыр мойнының дисплазиясы әдетте әйелдердің ұрпақты болу органдары үшін қауіпті және ауыр ауру болып саналады, ол жиі басқа аурулардың белгілерімен сипатталады және ұзақ уақыт бойы ешқандай белгілерсіз өтуі мүмкін. Бұл жағдайда науқаста басқа ауруларға тән белгілер болуы мүмкін.
Үш кезең бар. Бұл ауруды анықтауға болатын жатыр мойны дисплазиясының негізгі белгілері үшінші кезеңде пайда болады. Дегенмен, сол кезде де симптомдар айқын емес және дисплазияны жүз пайыз анықтауға мүмкіндік бермейді. Бірнеше белгілер белгілі, соның арқасында бұл ауру дерлік асимптоматикалық болғанына қарамастан анықталуы мүмкінағып кету.
Жатыр мойны дисплазиясының ең негізгі симптомы - жиі ауырсыну, іштің төменгі бөлігіндегі жайсыздық және жағымсыз сезімдер, жыныстық қатынас кезінде ауырсыну, етеккір кезінде күшейеді.
Дисплазия дәрежесі
Шырышты қабаттың зақымдалуына байланысты жатыр мойны дисплазиясының мынадай дәрежелері бар:
- Патологияның бірінші немесе ең жеңіл дәрежесі. Көлемнің 1/3 бөлігінен аспайтын жоғарғы қабаттарда орналасқан эпителий жасушаларын жабады. Көбінесе оның белгілері жоқ, диагноз қою қиын. Бұл кезеңде ауруды анықтау өте қиын. Елу пайыздан астам жағдайда ол вирусты денеден алып тастағаннан кейін өздігінен өтеді. 1-2 жылдан кейін 10 әйелдің 9-ы қан анализінде диагноз қойылмайды. Пациенттердің 11%-ы екінші кезеңге өтеді.
- Патологияның екінші немесе орташа дәрежесі. Зақымдалған жасушалар көлемінің жартысын жабады. 70% жағдайда қалпына келтіру емдеу басталғаннан кейін бірнеше жыл ішінде жүреді. Пациенттердің 22%-ы үшінші кезеңге өтеді.
- Патологияның үшінші немесе күрделі дәрежесі. Жатыр мойнының бүкіл эпителийі зақымдалған. Зақымдалған жасушалар басқа мүшелерге, тіндерге, тамырларға таралмайды. Тиісті ем болмаған жағдайда онкологиялық ауру дамиды, ол одан әрі бедеулікке, аналық бездердің, жатырдың алынуына әкеледі.
Науқастардың көпшілігінде бірінші кезеңдегі жатыр мойны дисплазиясының салдары өздігінен өтеді. Күшті иммунитеттің арқасында алты-он екі айдан кейін вирус адам ағзасында анықталуын тоқтатады. Науқастардың өте аз бөлігі қозғалыссызауру дамымайды, ал 11% ауру біріншіден екінші кезеңге дейін дамиды.
Екінші кезеңде пациенттер папиллома вирусы ағзадан шығарылғаннан кейін де өзін-өзі емдеуге болады, аурудың ұзақ мерзімді тұрақты ағымын да бақылауға болады, бірақ әйелдердің шамамен 22% -ында дисплазия өтеді. үшінші кезеңге. Содан кейін жатыр мойнының дисплазиясында қатерлі жасушалардың пайда болуы (рак) пайда болады, әдетте бұл процесс екі жылдан он жылға дейін созылады, бірақ бірнеше ай ішінде аурудың жылдам ағымы да мүмкін.
Негізгі белгілері - әйелдің етеккір цикліне қарамастан дақтардың пайда болуы. Кейінгі кезеңдерде температураның жоғарылауы, қатты ауырсыну, ісіну, дененің жалпы шаршауы байқалады. Дегенмен, жатыр мойны дисплазиясының үшінші кезеңіне өту ықтималдығы оннан отыз пайызға дейін. Бұл әртүрлі жас санаттарына, контрацепция әдістеріне, өмір салтына байланысты.

Жүктілік және әйел ауруы
Жүктілік кезеңі әйел өміріндегі өте маңызды кезең болып табылады және егер гинеколог осы уақытта жатыр мойны дисплазиясы сияқты диагнозы бар екенін анықтаса, бұл алаңдаушылық тудыруы мүмкін. Бұл диагноз өте жиі кездеседі, бірақ сирек туылмаған балаға зиян тигізуі мүмкін. Бұл патология ұрыққа және оның дамуына, сондай-ақ плацентаның қызметіне әсер етпейді.
Өз кезегінде жүктілік де патологияға әсер ете алмайды. Сонымен қатар, тексеру кезінде жүкті әйелде псевдоэрозия болуы мүмкін, ол өзгерістердің әсерінен дамуы мүмкін.әйелдің гормоналды тепе-теңдігі. Псевдоэрозиямен бұрын жатыр мойны каналында болған жасушалар қынапқа қарай ығысады. Псевдоэрозия жатырдың ортасында орналасқан короллаға ұқсайды. Егер бала туылғанға дейін талдаулар нәтижесінде әйелде жатыр дисплазиясы болмаса, онда тексеруден өту қажет емес.
Егер жүкті әйел ұзақ уақыт бойы HPV-ге тексерілмесе, онда бұл жағдайда жүктіліктің кез келген мерзімінде гинеколог талдауға материал алуға міндетті. Егер нәтиже теріс болса, жатырдың патологиясын келесі бақылау бала туғаннан кейін бір жылдан кейін ғана жүргізілуі керек. Егер нәтиже аурудың бірінші кезеңінің болуын көрсетсе, онда босанғаннан кейін бір жылдан кейін кольпоскопия және гинекологтың тексеруі қажет. Егер дисплазия орташа ауырлық сатысында анықталса, кольпоскопия тағайындалады, сыртқы бақылауды бала туылғаннан кейін дереу жүргізу керек.
Жатыр мойны дисплазиясының ауыр кезеңін де анықтауға болады. Бұл жағдайда жүктілік және бала туу маманның бақылауында болуы керек. Гинеколог зертханада зерттеу үшін патологиялық өзгерген жасушаларды таңдайды. Егер сынақтардың нәтижесінде диагноз расталса, әр 3 ай сайын кольпоскопия туғанға дейін қайталанады. Әйелге жүктілік кезінде жатыр мойны обыры диагнозы қойылса, онкологпен шұғыл кеңес алу қажет.
Диагностика
Жатыр мойнының дисплазиясын диагностикалау үшін алдымен маманның сыртқы тексеруі, сонымен қатар гинекологиялық креслода ішкі тексеру жүргізіледі, дәрігер шырышты қабықты, тамақ аймағын, түсін бағалайды.қынап, эпителийдің біркелкілігі. Әрі қарай, жатыр мойны жағындысының цитологиялық талдауы қабылданады және дисплазия дәрежесі неғұрлым жоғары болса, нәтиже соғұрлым дәл болады. Процесс бірнеше секундқа созылады және мүлдем ауыртпалықсыз. Бұл сынақ рак клеткаларын анықтай алады.
Алайда диагноз қою үшін қосымша зерттеулер қажет болады.
Кольпоскопия колоноскоп деп аталатын арнайы құрылғы арқылы жүзеге асырылады, оның ішінен тексеру жүргізіледі. Қынапқа камерасы бар құрылғы енгізіліп, жалпы сурет 30 есе үлкейту арқылы көрінеді. Жатыр мойны дисплазиясының белгілері анықталса, қосымша зерттеулер тағайындалады.
Биопсия қалай жасалады? Тексеру үшін жатыр мойны тінінің бір бөлігі алынады. Жалпы алғанда, процедура ауыртпалықсыз, бірақ тым сезімтал науқастарда биопсия жергілікті анестезиямен жасалады. Биопсия жасушалардың құрылымын, қабаттардың орналасуын, олардың құрамы мен санын зерттеуге мүмкіндік береді. Зерттеудің бұл түрі диагноз қою үшін 100% нәтиже болып табылады. Сонымен қатар, дәрігер жалпы қан мен зәр анализін тағайындайды, онда қанның құрамы бағаланады.
Сатысына байланысты және диагноздан кейін кейбір жағдайларда дәрігер жатыр мойны дисплазиясына радиотолқынды емдеуді тағайындайды.

Дәрілік терапия
Гинекологқа уақтылы қол жеткізу кезінде жатыр мойны дисплазиясы ерте кезеңде анықталады. Дисплазияның себебі - бұл патологияны қоздыратын адам папилломавирусы (HPV). I және II дисплазиямендәрежеде дәрілік терапия жиі қолданылады, өйткені тіндердің өзін-өзі емдеуі мүмкін. Қажетті нәтижеге қол жеткізу әрқашан мүмкін емес. 3-4 айлық аралықпен цитологиялық зерттеулердің екі оң нәтижесін алғаннан кейін және диагнозды растағаннан кейін хирургиялық араласу тағайындалады. III дәрежелі дисплазияны емдеуді гинеколог-онколог хирургиялық жолмен жүргізеді. Осыдан кейін оңалту терапиясы тағайындалады, оның нәтижесі науқастың кезеңіне, жасына және жеке ерекшеліктеріне байланысты. Қабынуға қарсы терапия инфекция көзін басуға бағытталған. Көбінесе зақымдану азаяды немесе толық жойылады.
Емдеу кезінде емдеуші дәрігер келесі нәтижелерге қол жеткізуге тырысады:
- зақымдалған тіндердің қабынуын жеңілдетеді;
- қынаптың микрофлорасын қалпына келтіреді;
- эпителий тінінің қалыпты жұмысын қалпына келтіру;
- ағзаның қарсылығын (иммунитет) арттырады.
Дәрі-дәрмекпен емдеу кезінде иммуностимуляторлар, минералдар мен витаминдер маңызды рөл атқарады, олар ағзаның төзімділігін арттырады.
Иммуностимуляторларға мыналар жатады:
- «Изопринозин», интерферон-альфа 2 және «Продигиосан». Олар иммундық жүйені нығайтуға және вирустар мен бактериялармен күресетін иммундық жасушалардың өндірісін белсендіруге көмектеседі.
- Құрамында А, Е, С дәрумендері, фолий қышқылы және селен бар витаминді және минералды кешендер. Кешендер жасушалардың бөліну процестерін қалыпқа келтіреді, эпителий тіндерінің ыдырауына жол бермейді жәнеолардың қалпына келуіне үлес қосыңыз.
- Е витамині мен селен эритроциттердің гемолизін баяулатады және май қышқылдарының тотығуын тежейді.
- С витамині қанның ұюын реттейді, жоғары сезімталдық реакцияларының дамуын болдырмайды, капилляр қабырғаларының өткізгіштігін қалыпқа келтіреді және қабынуды азайтады.
Вирусқа қарсы препараттар мен антибиотиктерді ауыр жағдайларда дәрігер тағайындайды, өзін-өзі емдеуге жол берілмейді. Неопластикалық процестерде дәрілік терапияны қолдану тиімсіз. Бұл жағымсыз әйел ауруының 65-70% жағдайында хирургиялық араласу қажет, содан кейін дәрі-дәрмек тағайындалады.
Халықтық емдеу дегеніміз не және қарсы көрсетілімдер бар ма?
Жатыр мойнының дисплазиясын тек 1-ші кезеңде халықтық емдеу әдістерін қолдану арқылы емдеген жөн. Басқа кезеңдерде оларды дәрі-дәрмектермен бірге қолдануға болады. Жеке төзімсіздік, жүктілік және лактация оларды қолдануға қарсы көрсетілім болуы мүмкін. Кейде халықтық емдеу құралдары дәрі-дәрмектермен үйлеспейді.
Ішке қолдануға арналған инфузиялар
Таулы жатырдың күшті ісікке қарсы және антисептикалық қасиеттері бар. Ішінде оның алкоголь тұнбасын қабылдау ұсынылады. Жатыр мойнының дисплазиясын балама емдеу келесі жолдармен жүзеге асырылады.
Пісіру үшін шөпті 1 ас қасыққа 100 мл мөлшерінде арақпен толтырыңыз. л. өсімдіктер мен 30 күнге дейін талап етіңіз. Көрсетілген мерзім өткеннен кейін, бұрын аз мөлшерде сумен сұйылтылған дәрі-дәрмекті күніне екі-үш рет қабылдауға болады.
Тағы бір емдік инфузияны дайындау үшін сізге витекс (2 бөлік), лопуха тамыры (1 бөлік), астрагал (1 бөлік) және беде гүлдерін (1 бөлік) алу керек. 5 шай қасық үшін. шөптерге 1 литр су қажет болады. Өсімдіктерді сұйықтықпен толтырғаннан кейін оларды бірнеше минут бойы баяу отта қайнату керек. Жабық контейнерде қайнатыңыз. Бұл ерітінді күніне үш рет тамақтанар алдында қолданылады. Оны ішер алдында сүзіп алыңыз.

Душинг, ванналар және лосьондар
Үйде жатыр мойны дисплазиясымен не істеу керек деген сұрақ туындаса, онда жууға назар аударуға болады. Онымен тиімді емдеу үшін суға шөптік инфузиялар мен қайнатпаларды қосу ұсынылады. Мұны істеу үшін чистотела қолданыңыз. Кептірілген өсімдік бір қасық шөпке 1 кесе мөлшерінде қайнаған сумен құйылуы керек. Содан кейін жабық контейнерде қалдырыңыз.
Қайнатпаның орнына майды да қолдануға болады. Оны дайындау үшін шамамен бір сағат бойы ыстық өсімдік майы (3 ас қасық целандинге 1 кесе) қосылған шөпті қалдыру керек, содан кейін штамм. Дайын қоспаны жууға арналған суға қосыңыз немесе тампонды жібіту үшін пайдаланыңыз.
Жасыл шай қосылған ванналар жақсы әсер етеді. Оны жуу үшін де қолдануға болады. 3 ас қасық шай үшін сізге 250 мл қайнаған су қажет. Болашаққа инфузияны дайындауға болмайды, әр процедура үшін жаңадан жасау ұсынылады.
Жергілікті лосьондар үшін теңіз шырғанағын қолданыңыз. Жылытылған зәйтүн майымен толтырылған гүлдерге бір-екі апта бойы төтеп беру керек. Бұл құрал тездетедітіндердің қалпына келу процесі және қабынуды жеңілдетуге көмектеседі. Лосьондарға арналған тағы бір тиімді ингредиент - алоэ шырыны.

Қынаптан қан немесе ірің бар әртүрлі бөліністер және олардың патологиялық көбеюі жатыр мойны дисплазиясының ауыр белгісі болуы мүмкін. Сондай-ақ, бұл аурудағы қышу мен ауырсынуға, сондай-ақ жану сезіміне назар аудару керек. Мұның бәрі маңызды белгі және мамандандырылған мекемеге шұғыл бару қажеттілігін білдіреді. Әйелдердің денсаулығы ерекше назар аударуды қажет етеді.